
Головна інтрига наступного тижня: чи ухвалить парламент медичну реформу
На останній перед канікулами пленарний тиждень у Верховної Ради - наполеонівські плани. Серед найважливіших питань, які збираються розглянути парламентарії, – медична реформа.
Голосування в першому читанні за запропонований Міністерством охорони здоров’я варіант реформи було дуже важке. Спікер Андрій Парубій неодноразово ставив її на повторне голосування, досить вільно трактуючи норми регламенту. Деякі нардепи від Блоку Петра Порошенка агітували проголосувати за урядові проекти, з ними погоджувались представники «Самопомочі» та «Народного фронту». Категорично проти реформи у варіанті МОЗу виступали «Батьківщина», Радикальна партія, Опоблок, групи «Відродження» та «Воля народу». Врешті-решт законопроект ухвалили 227 голосами. «Радикали» та Опоблок заявляли про «кнопкодавів» серед коаліції, однак їхні скарги залишились без уваги. Крім того, проекти законів про внесення змін до Бюджетного кодексу України, які регулюють фінансове забезпечення медреформи, ухвалено не було.
Навіть агітатори за медреформу з трибуни заявляли про необхідність її суттєвого доопрацювання. Сергій Березенко (БПП), член комітету з питань охорони здоров’я, після провалу першої спроби ухвалити медичну реформу з трибуни наполегливо вмовляв колег проголосувати «за», обіцяючи, що це – лише основа тексту, і всі необхідні зміни поступово будуть внесені.
У комітету з питань охорони здоров’я зауважень дуже багато, і досі невідомо, які саме зміни будуть винесені до другого читання. «Робоча група ще працює», - зазначила у коментарі «Главкому» глава комітету Ольга Богомолець – головний противник пропозицій Супрун.
Напередодні голосування у другому читанні «Главком» нагадує читачам про кілька основних змін у системі охорони здоров’я, які мають бути впроваджені в рамках медичної реформи.
«Свій» лікар
Кожен українець зможе самостійно обирати собі лікаря – з державної чи приватної клініки. Відмовити людині, яка хоче користуватися саме його послугами, лікар не має права. Домовленість між спеціалістом і пацієнтом має бути зафіксована в контракті. Зробити свій вибір громадянин може в будь-який момент, необов’язково з початком роботи медичних закладів за новою системою. Зауважимо: йдеться не про сімейного лікаря, а про особистого – іншими словами, кожен із членів сім’ї може користуватися послугами різних медпрацівників. Обрати ж одразу кількох лікарів одному громадянину не вдасться. Якщо пацієнт із певних причин хоче обслуговуватися в іншого лікаря і укладає з ним угоду, контракт із попереднім медпрацівником анулюється.
Договір, який мають підписати обидві сторони, виглядає так:
Відомості про те, який лікар обслуговує якого пацієнта та інформація щодо всіх звернень і стану здоров’я міститиметься в електронному реєстрі (eHealth). Це ще одна новація МОЗу. Вже цьогоріч у системі має розпочатися планова реєстрація пацієнтів, медпрацівників та закладів охорони здоров’я. У МОЗі стверджують, що 25 медичних закладів у 15 містах України вже долучилися до системи eHealth, перший сервіс почав працювати 19 червня.
Теоретично кожен лікар має бути зацікавлений у тому, щоб не відмовляти пацієнтам, які хочуть користуватися саме його послугами: за обслуговування кожного громадянина він отримає гроші. Водночас доплата за кожного пацієнта передбачена, м’яко кажучи, невисока: 210 грн. Ця сума буде дещо більшою у випадку обслуговування дітей та людей, старших 65 років. Нюанс у тому, що ця сума не потрапляє прямо до кишені лікаря – принаймні, працівника державної медустанови. До неї включені інші витрати: приміром, за комунальні послуги. Скільки в кінцевому підсумку отримає лікар за кожного пацієнта – невідомо, це вирішує керівництво кожного конкретного медзакладу. Дещо інша ситуація з лікарем, який працює приватно. Він витрачає ці кошти на свій розсуд.
Щоб зацікавити лікарів надавати якісні послуги, уряд пропонує доплати. Якщо впродовж року пацієнт пройде необхідні обстеження й не потрапить на лікарняне ліжко, його лікар отримає певний бонус.
Що безплатно
210 грн, які виділяє держава, фактично зможуть покрити досить обмежену кількість медичних послуг – так званий базовий набір послуг первинної медичної допомоги. Так, безплатними для пацієнта, за задумом МОЗу, зокрема повинно бути:
- безпосереднє надання первинної допомоги;
- допомога пацієнтам у невідкладному стані (екстрена допомога);
- спостереження за неускладненою вагітністю;
- надання паліативної допомоги;
- оформлення довідок, форм, листів непрацездатності тощо.
На практиці це означає наступне. Пацієнт може розраховувати на безплатну термінову операцію – наприклад, у разі гострого апендициту. Водночас держава не платитиме у повному обсязі за оперативне лікування, скажімо, жовчнокам'яної хвороби. Для того, щоб ця операція була безплатною, пацієнта має привезти «швидка», і операція повинна бути невідкладною. Інший приклад – надання безоплатних послуг для онкологічного хворого. Воно обмежиться лише знеболювальним засобом.
Сплачувати за надання послуг так званої вторинної та третинної ланки держава буде лише частково. Вторинна ланка – здійснення типових операцій та стаціонарного лікування. Іншими словами, це - додаткові обстеження, розширені аналізи, лікування гайморитів, запалень легень та багато чого іншого. На цьому рівні працюють вузькі спеціалісти – лори, гінекологи та урологи, невропатологи, окулісти, ортопеди тощо. На третинному ж рівні здійснюється діагностика складних захворювань та нетипових відхилень, складні операції – діагностика та лікування всіх різновидів онкозахворювань, нетипових патологій та ускладнень. Це в основному робота дослідницьких інститутів, вузькоспеціалізованих спеціалістів та закладів.
За версією МОЗу, покриття державою гарантованого пакету медичної допомоги передбачає затвердження детального переліку медикаментів та послуг, які будуть оплачені з держбюджету. Цей перелік буде щорічно розробляти Національна служба здоров'я, узгоджувати МОЗ і затверджувати Кабмін. Він же розроблятиме тарифи співоплати, згідно з якими, лікарі та медзаклади отримають компенсацію від держави за другий і третій рівні допомоги. Ці тарифи можуть змінюватися кожен рік.
У свою чергу, члени комітету з питань охорони здоров’я не задоволені тим, що:
- чіткого переліку послуг, за які повністю платитиме держава, досі так і немає;
- відсутня відповідь на запитання: яку частку оплачуватиме пацієнт, а яку бюджет у випадку надання послуг вторинної і третинної ланки;
- не вказані пільги для соціально незахищених верств населення: членів родини загиблих воїнів АТО, сиріт, напівсиріт, пенсіонерів тощо.
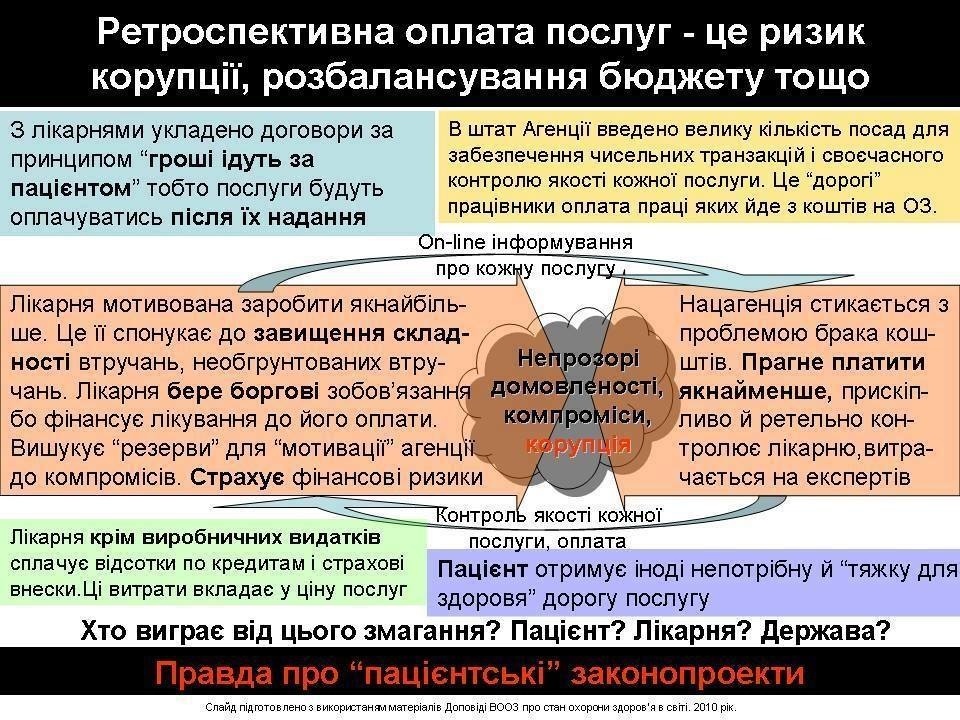
«Гроші за пацієнтом»
Система оплати послуг у форматі «гроші за пацієнтом» - ще одна новація МОЗ. Це означає, що спершу громадянину надається необхідна допомога, а потім держава сплачує за них гроші.
Посередником між лікарем і бюджетом пропонується зробити Національну службу здоров’я, яка виконуватиме функції страховика та єдиного стратегічного закупівельника медичних послуг. Послуги в рамках державного гарантованого пакета надаватимуться закладами охорони здоров’я будь-якої форми власності та фізичними особами-підприємцями, які мають ліцензію на медичну практику. А відбуватися це буде відповідно до договорів, укладених із центральним органом виконавчої влади. Оплата за надані пацієнтам послуги здійснюватиметься на підставі такого договору. Цей орган повинен також прогнозувати потреби населення України в медичних послугах та ліках, аналізувати умови, результати, строки та ефективність наданих пацієнтам послуг, розробляти тарифи, обробляти персональні дані та іншу інформацію про пацієнтів. Для контролю роботи даного органа в інтересах пацієнтів медична реформа передбачає створення Ради пацієнтського контролю.
Водночас у профільному комітеті виступають категорично проти і «грошей за пацієнтом», і Нацслужби здоров’я. Противники новацій вважають, що гроші повинні йти «перед пацієнтом». Нацслужбу ж екс-очільник МОЗу Олег Мусій називає «корупційним монстром» і вбачає у її появі порушення прав пацієнтів: «Обмежується доступ українців до меддопомоги, що призведе до закриття закладів охорони здоров’я через брак фінансування, коли в ручному режимі буде вирішуватись: тому дам, тому – ні. Хто мені принесе валізу з грішми, тому я лікарню залишу». У Facebook він публікував ілюстраційні матеріали щодо загроз від урядових ініціатив.
Госпітальні округи
Сайт МОЗу дає наступне визначення госпітального округу: «функціональне об’єднання закладів охорони здоров’я, розміщених на відповідній території, що забезпечує надання вторинної медичної допомоги населенню такої території. До складу госпітального округу повинно входити не менше однієї багатопрофільної лікарні інтенсивного лікування першого та/або другого рівня та інші заклади охорони здоров’я. Перелік медичних втручань з надання вторинної медичної допомоги затверджуватиме МОЗ, як і примірні табелі матеріально-технічного оснащення лікарень. Багатопрофільна лікарня інтенсивного лікування першого рівня має обслуговувати не менш як 120 тис. осіб, другого рівня – не менш як 200 тис. осіб».
Що це означає на практиці? По-перше, зміщення акценту в розподілі коштів з лікарень на кожного конкретного пацієнта і зростання кількості сімейних лікарів передбачає, що якась частина медустанов стануть зайвими. Позитив, на якому наголошує МОЗ у цій ситуації – збільшення обсягу бюджетних коштів на лікарні, що залишаться. Можливе скорочення кількості лікувальних закладів йде у розріз із Конституцією. Так, ст. 49 Основного закону говорить про те, що «в державних і комунальних закладах охорони здоров'я медична допомога надається безоплатно», і «існуюча мережа таких закладів не може бути скорочена».
Водночас очевидна поява щонайменше двох проблем:
- скорочення медпрацівників;
- ризик втрати доступної та невідкладної медичної допомоги насамперед – у сільській місцевості.
Ольга Богомолець наголошує: створення госпітальних округів радіусом зони обслуговування у 60 км не враховує вкрай низьку якість доріг, відсутність прямого транспортного сполучення, високі ціни на пальне та проїзні квитки, брак і застарілість автотранспорту, що працює в екстреній медичній допомозі.
«За моїми даними у 2016 році укомплектованість спеціалізованими автомобілями становила 70% потреби, але більше половини з них фізично зношені та потребують заміни. За таких умов сьогодні в межах визначених госпітальних округів фактично неможливо виконати встановлений норматив (не більше 60 хв.) доїзду пацієнтів до центру госпітального округу. Поки місцеві бюджети зможуть вирішити проблеми доріг, закупити новий транспорт – люди будуть потерпати від неможливості отримати життєво важливу допомогу», - зазначає вона.
Водночас не враховано й інший момент: 60 хв. (яких може не вистачити) – це час, який займає шлях лише в один бік. Доїхати разом із пацієнтом до лікарні – це ще година. Приміром, у випадку інсульту на надання необхідної допомоги у лікарів є лише півгодини.
Ще один нюанс. За умов діючої нині системи кожна «швидка» укомплектована таким чином, щоб надати спеціальну допомогу в кожному конкретному випадку. Скажімо, до людини із серцевим нападом їдуть медпрацівники «швидкої» конкретної спеціалізації та комплектом ліків (і з найближчої лікарні). До іншого хворого – зі, скажімо, травмою – рушає інша автівка з іншої лікарні та іншими спеціалістами. У випадку ж поділу на госпітальні округи медпрацівники та їхнє обладнання буде «універсальним» і відправлятимуться вони з однієї-єдиної лікарні, яка може знаходитись дуже далеко від пацієнта.
Міжнародні протоколи
Уляна Супрун пропонує українським лікарям перейти на міжнародні протоколи лікування, і ця ініціатива також викликає неоднозначні оцінки у фахівців. З одного боку, це - ефективний спосіб боротьби з просуванням в Україні гомеопатії та медпрепаратів, ефективність яких не доведена. З другого боку, левова частка препаратів, що використовуються в міжнародних протоколах, не зареєстровані в нашій країні, у першу чергу, через їхню високу вартість. Водночас у МОЗ на це є контраргумент – мовляв, нові протоколи створять попит на ці препарати і простимулюють виробників завести їх на наш ринок (за які гроші їх купуватимуть хворі – міністерство тактовно змовчало).
Головний критик керівника МОЗу пропонує залишити нинішні державні стандарти лікування, а міжнародні використовувати як допоміжні.
Чому Україна – не Америка
Від прихильників урядової медичної реформи можна почути наступний аргумент на користь госпітальних округів та скорочення лікарень – мовляв, і у США, і у низці європейських країн автівок та лікарів швидкої допомоги передбачено значно менше, ніж нині в є Україні.
Автор медичної реформи Уляна Супрун тривалий час прожила у Сполучених Штатах. Там справді передбачено значно менше «швидких». Водночас і вся система надання першої допомоги там геть інша.
Як розповідала Супрун в інтерв’ю «Главкому», у США до пацієнта із серцевим нападом може приїхати… поліція. «В Америці захворіла моя мама, у неї інфаркт. Перше, що я роблю, телефоную 911. Не 103, 102 чи 101, лише – 911. За 3 хв. приїжджає поліція, яка знаходиться ближче й навчена надавати допомогу. За 5 хв. на місці вже є пожежники, які також можуть надавати допомогу. За 20 хв. приїжджає «швидка», де є парамедик і екстрений медичний технік, які навчені, як підтримати життя та якнайшвидше доправити пацієнта до лікарні. За 20 хв. моя мама вже доїжджає до лікарні. Зі «швидкої» телефонують у лікарню і ще дорогою розповідають, яка в людини проблема, одночасно надаючи допомогу в машині», - розказала Супрун.
Зазначимо, що в Комітеті також тривають розмови про необхідність єдиного номеру – «служби порятунку».
Шанси на ухвалення у другому читанні
У профільному комітеті та в уряді шанси на ухвалення медичної реформи у другому читанні оцінюють по-різному.
Член комітету з питань охорони здоров’я Тетяна Бахтєєва переконана, що у медреформи наразі немає шансів бути ухваленою в другому читанні. На її думку, МОЗ почав реформи «не з того, з чого потрібно було». «Так, систему охорони здоров’я потрібно реформувати, але насамперед необхідно оновити в лікарнях медобладнання, підняти зарплати лікарям. Спершу потрібно було підготувати закони про захист прав пацієнтів, про захист прав медпрацівників. Далі треба було запровадити страхову медицину: спершу взяти одну категорію – працюючих, а всі непрацюючі, малозабезпечені, пенсіонери повинні мати безплатну медицину», - зазначила вона.
Бахтєєва зауважила, що під час ухвалення у першому читанні були випадки кнопкодавства. «Депутати не хотіли голосувати за цю медреформу-геноцид українського народу. Я думаю, що у другому читанні голосів не знайдеться», - додала вона.
У свою чергу, урядовці налаштовані значно оптимістичніше. Заступник міністра охорони здоров'я Павло Ковтонюк заявляв, що у відомстві очікують ухвалення нардепами у другому читанні доопрацьованого урядового варіанту медичної реформи, а також прийняття законопроекту про внесення змін до Бюджетного кодексу стосовно фінансування сфери охорони здоров'я.
Наталія Сокирчук, «Главком»














Коментарі — 0