
Столична лікарня №4
«Був страх: ти нібито лікар, але не знаєш, що робити»
– Цікаво, ті, хто не вірить у Covid, приходять до вас у відділення, аби переконатися, що це нестрашно? – питаємо старшу медичну сестру Олену Тукман. Вона зустрічає «Главком» на вході до неврологічного відділення лікарні №4.
– Ні. Таких немає. Нашим людям дуже складно щось довести, – визнає Олена і відкриває двері у «червону» зону.
Восьма ранку.
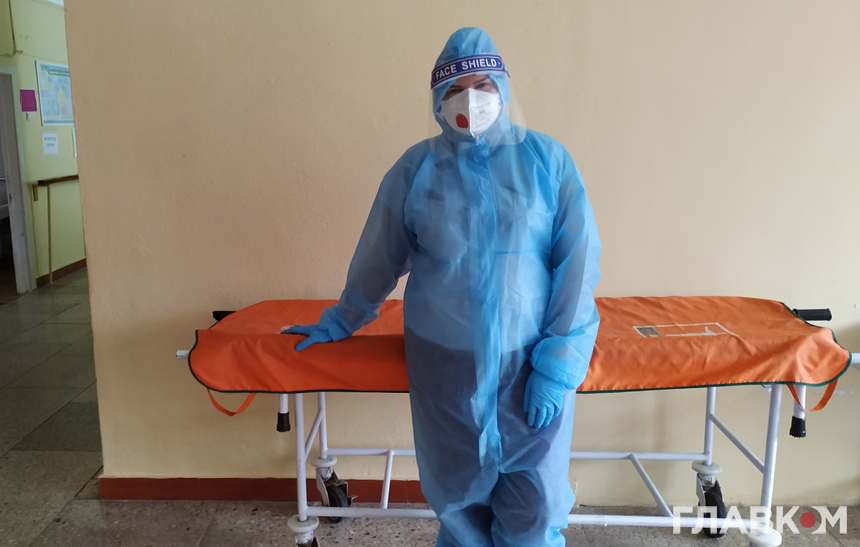
Чергові лікарі, які провели з пацієнтами ніч, під час так званої п’ятихвилинки-перезмінки передають інформацію колегам, які заступають на зміну. Медики, що вранці вийшли на роботу, одягають костюми і заходять на закриту територію.
Так вже котрий місяць розпочинається кожен день у неврологічному відділенні №2 київської клінічної лікарні №4, яка є чи не єдиною великою лікарнею у Києві, яка з квітня повністю перепрофільована для надання допомоги пацієнтам з коронавірусною хворобою.

«Хворих поступає більше, ніж кисневих концентраторів»
Йдемо вузькими, довгими коридорами. Кілька поворотів – дістаємося до входу у стерильну «ковідну» зони, розмежовану спеціальними рухомими перегородками. Далі – лише в костюмі, двох парах рукавичок, шапочці і респіраторі.
Заповненість «коронавірусних» ліжко-місць висока, але у відділенні, де побував «Главком», їх поки що вистачає. Із 40 ліжок зайняті 32. Рівно половина пацієнтів потребують кисневої підтримки.
Кисень – одна з найбільших нині проблем в українських «ковідних» шпиталях. У столичній лікарні №4 він подається кількома способами. Окремі хворі користуються централізованою системою. Точка подачі – у коридорі, там можуть обслуговуватися пацієнти із середнім ступенем тяжкості хвороби. Вони самостійно рухаються і не потребують сторонньої допомоги.
Другий спосіб – спеціальні кисневі концентратори. Такі апарати стоять у палатах. Їхня головна зручність полягає у мобільності.

У кожній палаті перебувають від однієї до шести осіб. Розподіляють по них хворих у залежності від важкості перебігу хвороби. Вважається, що так комфортніше самим пацієнтам.

У соціальних мережах нині часто можна зустріти повідомлення від пацієнтів та медиків про дефіцит апаратів кисневої підтримки. Вони життєво необхідні хворим з ураженням легень. Але лікарі четвертої лікарні запевняють: їхні пацієнти без кисню не залишаються. Лікування організоване таким чином, що всі отримують необхідну підтримку. Проблема не в браку самого кисню, а в кількості кисневих точок. Аби вирішити це питання, кажуть медики, потрібен час, але з огляду на стрімке зростання кількості хворих, його все менше. Як розповіла завідувачка неврологічного відділення №2 Галина Літовальцева, тиждень тому керівництво лікарні передало їхньому відділенню кілька концентраторів. Та цього недостатньо. «Хворих поступає більше, ніж концентраторів», – каже лікарка.

«Мала 57% ураження легень»
Якщо весною до лікарень шпиталізували навіть «легких» хворих, то тепер стаціонари беруть лише «важких» і «середніх». Одна справа – стан, у якому надходить хворий, зовсім інша – як швидко з цього стану людина виходить. Все залежить від віку і супутніх захворювань, пояснюють медики.
Ігор потрапив до лікарні по «швидкій». За час хвороби встиг побувати у двох лікарнях. Спочатку у сортувальному відділенні лікарні №5, де очікував на результат ПЛР-тесту, а після підтвердження коронавірусу потрапив до лікарні №4.
Розповідає, що до стаціонару потрапив після лікування антибіотиками. «Була температура 38, звернувся до сімейного лікаря, яка виписала антибіотики. Ніби стало краще, але потім різко температура злетіла до 39,5 і трималася чотири дні», – згадує чоловік. На питання, як захворів, розводить руками. Каже: дотримувався заходів безпеки, завжди використовував антисептик, громадським транспортом не користується. Через відсутність супутніх захворювань, вважає, що відбувся досить легко. Після півтора тижня у лікарні має негативний результат ПЛР-тесту, готується до виписки.

Як і Ігор, Лариса Прокопець потрапила до лікарні №4 із сортувального відділення лікарні №5. Там жінка перебувала до встановлення точного діагнозу. Лариса має супутні захворювання, гіпертонію, тому хвороба протікає важче. Перебуває в лікарні вже більше двох тижнів, постійно потребує кисню. Лікарі дозволили поспілкуватися пацієнтці з «Главкомом» буквально кілька хвилин.
Пані Лариса припускає, що могла заразитися у транспорті, по дорозі на роботу. «Вранці раптово піднялася температура. Довелося звернутися по допомогу», – згадує вона. Хворіє з 2 листопада, у лікарні опинилася через тиждень після початку хвороби.
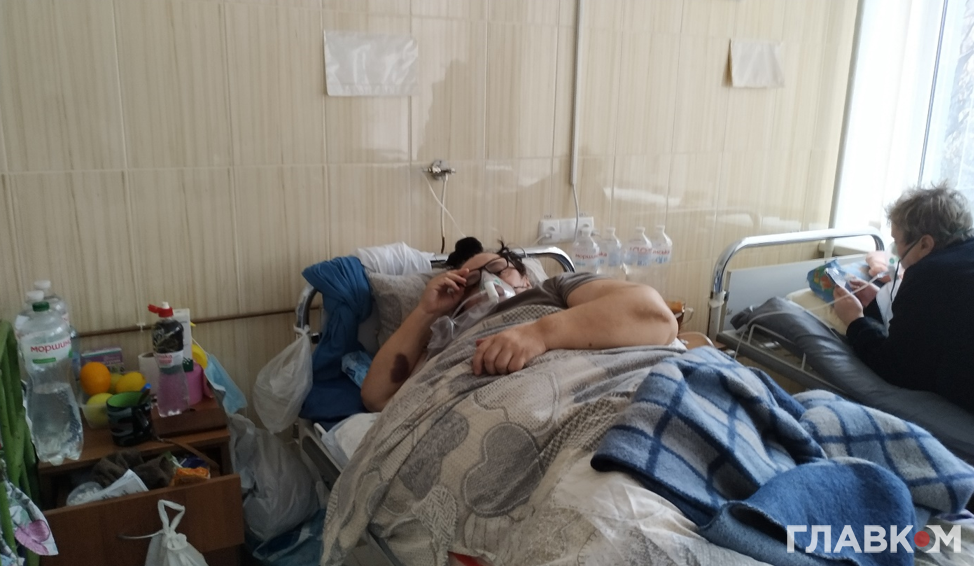
Інша пацієнтка представилась як Лілія Бориславівна. Поступила до лікарні, коли вже мала 57% ураження легень. Нині готується до виписки після тижня у стаціонарі. До шпиталізації у лікарню №4 її спостерігали медики у лікарні «Укрзалізниці» за місцем роботи. Але тоді належну допомогу не отримала, бо вчасно не підписала декларацію із сімейним лікарем.
Надвисока температура і діарея – так починався Covid-19 у цієї пацієнтки. Натомість, каже, проблем із диханням, якими страждають багато з її колег по нещастю, не відчувала.
За словами пані Лілії, лише комп’ютерна томографія виявила у неї обширне ураження легень. «Маю цукровий діабет. Сovid у поєднанні з ним дуже важко лікується. Коли у мене підскочив цукор, була в паніці. Але дякуючи лікарям, ми справилися», – втішена Лілія Бориславівна.
Важлива деталь: на початку захворювання у всіх пацієнтів спостерігалася підвищена температура, а от проблеми з диханням виникали вже згодом. Лікарі пояснюють, що симптоми у всіх різні, бо залежать від того, як реагує на вірус кожен окремий організм. Впливати на «ковідну» симптоматику можуть і супутні захворювання.
Ремдесивіром, який закупило МОЗ, вже не лікують
Як повідомляв «Главком», Україна закупила препарат Ремдесивір і нині він розподіляється серед українських лікарень. Натомість Всесвітня організація охорони здоров’я нині не рекомендує лікувати хворих цим препаратом. Цей препарат, як і Плаквеніл, медики найчастіше згадували навесні цього року як такі, що допомагають боротися із невивченим вірусом. А перші дослідження, наприклад Національного інституту охорони здоров’я США, казали про те, що хворобу пацієнти, яким давали Ремдесивір, переносили легше. Але зараз, вочевидь, погляди медичної спільноти змінилися.
Столичні медики ці препарати також вже не використовують зовсім або максимально обмежили їх використання. «Плаквенілом уже не лікуємо. Ремдесивір застосовуємо на першому етапі, коли в пацієнта є лише гостра вірусна інфекція без бактеріальних ускладнень. Тоді він показує свою ефективність. А в нас хворі тривалий час хворіють (поступають до лікарні через певний час після початку хвороби, коли здебільшого з’являються ускладнення), отож він вже не ефективний», – пояснює в розмові з «Главкомом» лікарка Марина Обертюк. За її словами, переважна більшість хворих шпиталізуються вже на другому тижні хвороби, коли мають бактеріальні ускладнення, тоді вже потрібно призначати антибактеріальну терапію.
«Зараз більше проводимо додаткові обстеження, визначаємо більше показників: Д-димер, рівень феритину досліджуємо, С-реактивний білок, прокальцитонін. Більш предметно призначаємо лікування. Призначаємо гормональні препарати: такі як «Солу-Медрол» (метилпреднізолон), дексаметазон», – додає Галина Літовальцева.
Медики також лікують коронавірусну хворобу протизапальними препаратами, антикоагулянтами (препарати, які гальмують процес згортання крові) і призначають антибактеріальну терапію, якщо є показання до цього після аналізів крові. «Якщо хворий на кисневій підтримці, то це глюкокортікостероїди (зменшують імунну відповідь, призначаються при важкій формі пневмонії)», – розповідає Марина Обертюк.
Лікарі визнають, що запізніла шпиталізація не додає шансів пацієнтам на швидке одужання. «Часто поступають люди, які лікувалися антибіотиками до того. Таке лікування їм призначають сімейні лікарі. Принаймні, так кажуть пацієнти», – розповідає «Главкому» лікар Василь Луців. Молодий фахівець не виключає, що якась частина пацієнтів насправді зловживали самолікуванням, начитавшись сумнівних ресурсів в інтернеті. І це потім ускладнює лікувальний процес.
Інша проблема – пацієнти з супутніми хворобами.
Як корелюється призначення їм антибіотиків з рекомендаціями інфекціоністів не застосовувати ці препарати при Covid-19? Медики у лікарні №4 запевняють, що протиріч немає, тому що призначення лікування – це індивідуальний процес, який залежить від додаткових хвороб, які має пацієнт. «Ми ж працювали в неврології. У нас весь час були соматичні хворі… Якщо хворий поступає з інсультом, то у нього, як правило, вже букет хвороб: ішемічна хвороба серця, цукровий діабет. Тобто це хвороби, з якими ми і раніше працювали, працюючи неврологами. Ми знаємо, як цукор скорегувати, як тиск скорегувати. Нам у цьому плані простіше, ніж сімейним лікарям», – впевнена Марина Обертюк. Вона та її колеги вже котрий місяць доводять: непрофільні лікарі також можуть дати раду коронавірусу.
Життя медиків: «до» і «після»
Для медиків неврологічного відділення №2 лікарні №4 перепрофілювання дійсно стало викликом: раніше вони не стикалися з інфекційними хворобами. А тут ще й новий коронавірус, з яким ще пів року тому самі інфекціоністи точно не знали, як поводитися.
Лікар Василь Луців розповідає: на початках було страшно зробити щось неправильно через брак інформації про хворобу. Для цього весь час консультувалися з профільними фахівцями. «Були ситуації, коли дуже швидко потрібно ухвалити рішення. Ти біжиш бігом до телефону, питаєш щось в інфекціоніста. І все виходило. Був такий страх, бо ти нібито і лікар, але не знаєш, що зробити. Спочатку дійсно було важко. Але зараз ми розуміємо, що нам потрібно робити», – упевнений Луців. Нині, каже лікар, медики набралися досвіду, почуваються впевненіше, готові до будь-яких ускладнень у пацієнтів.

Заввіділенням неврології Галина Літовальцева запевняє, що її співробітники у разі потреби отримують консультації інших спеціалістів лікарні – телефонують колегам з інших відділень. Так само і навпаки.
До того ж медики надають психологічну підтримку не тільки хворим, але і їхнім родичам. «Заспокоюємо, розмовляємо з усіма наскільки можемо, наскільки нас вистачає», – розповідає завідувачка. Каже, що для таких розмов є навіть «окремий телефон». Вона також скаржиться на брак медичних сестер. «Якби ви висвітлили цю проблему і до нас прийшли медсестри, було би добре», – висловлює сподівання керівниця. Частково цю проблему лікарня вирішує, залучаючи студентів медичних університетів, які вже закінчили три курси. Нині такі сміливці чергують у неврологічному відділенні вночі і по вихідних.
Для лікарки Марини Обертюк з перепрофілюванням лікарні на «ковідну» кардинально все змінилося. Якщо раніше, каже вона, у кожного лікаря були свої пацієнти, то тепер кожен день кожен з лікарів має обходити усіх хворих і занотовувати в журнал інформацію про їхній стан. Зараз немає такого планування часу, яке було раніше. «Коли нам вперше сказали (про перепрофілювання лікарні під Covid-19), у нас у всіх було відчуття страху, паніки. Бо подивилися новини, зокрема те, що відбувалось у Китаї, і вирішили, що з нас бригади смертників готують», – згадує Обертюк. Але згодом, каже, навчилися правильно вдягатися, правильно захищатися, і відчуття паніки за кілька тижнів минуло. «Мама була шокована, дуже переживала, перші тижні плакала. Мовляв, чому вас туди відправляють? Зараз уже в родині до цього спокійно ставляться», – розповідає лікарка.
Згодом страх перетворився на упевненість: лікарі вірять, що працюють чи не у найбільш безпечній лікарні Києва. Справа у тому, що до інших лікарень і відділень, які не визначені як «коронавірусні» поступають хворі, коронавірус в яких виявляють лише в процесі лікування інших хвороб. Тобто лікарі там незахищені і самі легко «чіпляють» інфекцію. «І потім і ці пацієнти, і ці лікарі поступали до нас на лікування. У нашому відділенні 30% хворих, які до того лежали з іншими проблемами в інших лікарнях. Саме там вони захворіли на Сovid-19 і перевелися лікуватися до нас», – розповідає Марина.
Медсестра Світлана Нікітчук працює у неврологічному відділенні №2 «ковідної» лікарні лише два дні. Розповідає, що спеціально перевелася з лікарні №5. «Від цього (зараження) ніхто не застрахований і в інших відділеннях. Якщо там було 50 на 50, авось пронесе, то тут ми на 100% захищені», – пояснює свою мотивацію зміни роботи медсестра. Але її приклад – скоріше виняток із правил. Світлана каже, що в основному її колеги бояться. А сама вона перейшла тому, що її знайомі працюють у цій лікарні.

Медсестра Антоніна Колесніченко розповідає, що на початку роботи з «ковідними» хворими за неї переживали батьки, чоловік підтримував. Але усі змирилися з її вибором. Нарікає хіба що на нинішню форму одягу – дуже незручна. У спеціальних костюмах медики проводять до шести годин за зміну.

Лікар Василь Луців підтримує колег і розуміє їхнє бажання працювати у «ковідній» лікарні. Мотивація – знання і відчуття більшого захисту, якого не мають медики у лікарнях. «Ми розуміли, що це не на один день, не на один місяць. Знання потрібні. Рано чи пізно з цим стикатимуться всі. То краще бути на першій лінії, ніж там, де немає ані захисту, ані препаратів», – каже лікар. Сам він вже перехворів на коронавірус у легкій формі.
Вірогідність захворіти вдруге є, але не раніше, ніж за три-п’ять місяців від першого разу, кажуть лікарі. При цьому медики лікарні №4 втішають тих, хто важко переніс хворобу. Переконують: тепер такі люди більш захищені, адже їхній організм виробить більше антитіл. А це значить, що у нинішніх пацієнтів лікарні №4 є шанси без повторного зараження дочекатися обіцяної вакцини.
Михайло Глуховський, «Главком»














Коментарі — 0